Flebite em hospitais do Brasil: o problema invisível que compromete o cuidado
A flebite é uma complicação comum em hospitais, associada ao uso de cateter venoso periférico. Saiba o que é, causas e como prevenir
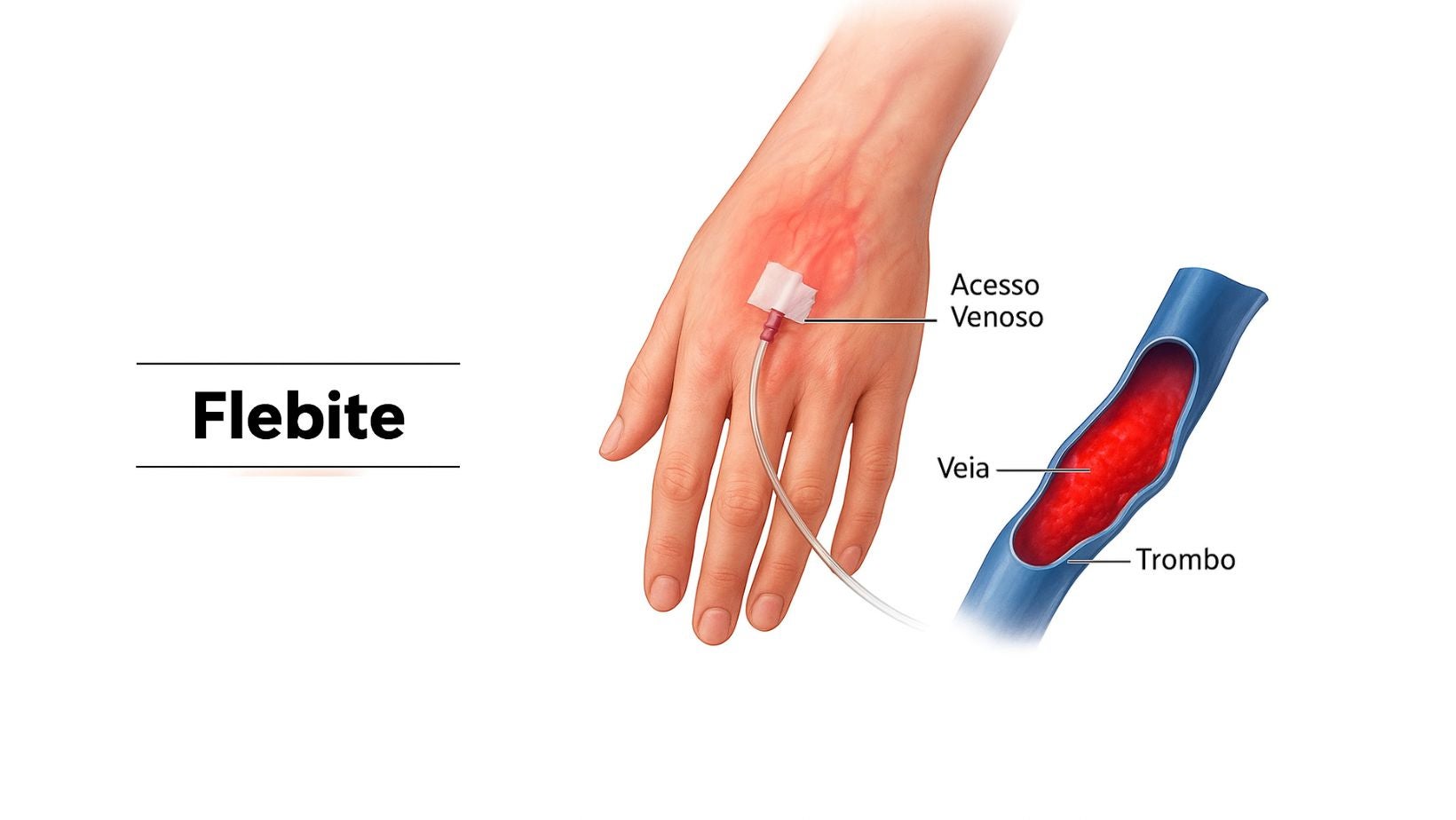
A flebite — inflamação da parede de uma veia, mais comumente associada ao uso de cateteres venosos periféricos — é uma das complicações mais comuns e subnotificadas em hospitais brasileiros.
Apesar de, na maioria dos casos, ser de natureza leve, o quadro pode causar dor, desconforto, interrupção do tratamento e, em situações mais graves, evoluir para tromboflebite ou infecção local.
Vamos abordar mais sobre o assunto neste artigo de Regiane Gonzalez, enfermeira e gerente comercial da divisão de prevenção de infecções da Oleak. Boa leitura!
O que é e como se manifesta
A flebite é caracterizada por dor, eritema (vermelhidão), endurecimento e, em graus mais avançados, edema e sensibilidade aumentada.
O diagnóstico é essencialmente clínico e deve ser feito precocemente para evitar a progressão do quadro.
A Infusion Nurses Society (INS) desenvolveu a Phlebitis Scale, que classifica o evento em cinco graus:
- Grau 0: ausência de sinais de flebite.
- Grau 1: eritema, com ou sem dor no local da punção.
- Grau 2: dor com presença de edema ou eritema.
- Grau 3: dor, eritema e endurecimento no local da punção, com cordão venoso palpável.
- Grau 4: dor, eritema, cordão venoso palpável por mais de 1 cm e presença de secreção purulenta.
Fonte: Infusion Nurses Society (INS)
Os profissionais da enfermagem avaliam continuamente o acesso venoso, e zelar pela prevenção de danos, como a flebite, é um dos papéis fundamentais do enfermeiro.
Casuística: é comum no Brasil?
Segundo estudos publicados na SciELO Brasil, a flebite é considerada um evento adverso de relevância epidemiológica, com incidência variando entre 3% e 59,1%, dependendo do tipo de serviço, perfil do paciente e técnica utilizada.
Souza e colaboradores (2017) relatam prevalência entre 25,8% e 55,6% em unidades de internação clínica.
Na UTI Neonatal (UTIN), Danski et al. (2016) observaram taxa geral de complicações locais de 55,62%, sendo 18,34% casos de flebite.
Em UTI Pediátrica, Bitencourt et al. (2018) relataram prevalência de 26%, superior ao limite aceitável da Infusion Nurses Society (≤5%).
Em unidades adultas, Abdul-Hak & Barros (2014) encontraram flebite em 60% dos pacientes e em 55,6% dos acessos venosos periféricos avaliados.
Já Enes et al. (2016), no Acre, identificaram flebite em 31,1% dos casos, sendo o principal motivo de retirada do cateter (67,2%).
Essas variações refletem a heterogeneidade dos protocolos, a capacitação das equipes e as condições de monitoramento.
A Organização Mundial da Saúde (OMS) e a ANVISA consideram a flebite um indicador importante da qualidade assistencial e da segurança do paciente, reforçando a necessidade de vigilância contínua e prevenção sistematizada.
Causas e fatores de risco
Quadro – Tipos de Flebite: definição e critérios clínicos
| Tipo de Flebite | Definição / Características Clínicas | Reconhecimento |
| Flebite Mecânica | Causada por trauma físico na parede da veia — geralmente pelo atrito ou movimentação do cateter, uso de calibre inadequado ou fixação incorreta. | 🔹 Linha vermelha ao longo da veia 🔹 Dor e endurecimento no trajeto do cateter 🔹 Edema leve 🔹 Sítio de punção sem secreção |
| Flebite Química | Decorre da infusão de soluções irritantes ou medicamentos com pH extremo (muito ácido ou básico) ou osmolaridade elevada, que lesam o endotélio venoso. | 🔹 Eritema intenso no local 🔹 Dor imediata durante a infusão 🔹 Calor local 🔹 Sem sinais infecciosos (sem secreção) |
| Flebite Infecciosa (ou Séptica) | Ocorre por contaminação do cateter, da pele ou da solução infundida, com resposta inflamatória local ou sistêmica. | 🔹 Eritema e edema intensos 🔹 Dor latejante 🔹 Presença de secreção purulenta 🔹 Febre ou sinais sistêmicos em casos graves |
| Flebite Pós-infusão/ | Inflamação que se manifesta após a remoção do cateter, por irritação residual ou microtrauma da veia. | 🔹 Endurecimento palpável (cordão venoso) 🔹 Eritema discreto ao longo da veia 🔹 Dor ao toque, mesmo sem cateter inserido |
| Flebite Tromboflebite | Complicação em que há formação de trombo junto à inflamação da veia. Exige atenção imediata. | 🔹 Veia endurecida e palpável 🔹 Edema importante 🔹 Dor intensa 🔹 Pode haver febre e alteração da coloração local (vermelho arroxeado) |
Entre os principais fatores de risco, destacam-se:
- Tempo de permanência do cateter ≥ 96 horas.
- Uso de medicamentos irritantes (ex.: amiodarona, vancomicina, benzilpenicilina);
- Extremos de idade, crianças e aqueles com idade avançada, devido à fragilidade vascular.
- Uso de anticoagulantes e polifarmácia, importante passar por uma avaliação da prescrição por um time multiprofissional a fim de evitar danos.
- Local da punção (dorso das mãos, flexura do antebraço e pés);
- Inserções de emergência e múltiplas manipulações.
- Condições clínicas predisponentes (ex.: neoplasias, doenças autoimunes).
Como prevenir — práticas baseadas em evidências
De acordo com o Caderno de Medidas de Prevenção de Infecção Relacionada à Assistência à Saúde (ANVISA, 2017), a prevenção da flebite requer abordagem multifatorial e adesão rigorosa aos protocolos institucionais:
- Escolher veias de maior calibre possível e evitar punções repetidas.
- Assegurar higiene das mãos e técnica asséptica nos cinco momentos de higiene das mãos da OMS.
- Realizar antissepsia rigorosa da pele antes da punção.
- Utilizar fixações atóxicas e curativos estéreis.
- Avaliar diariamente a necessidade de manutenção do cateter.
- Promover auditorias clínicas e educação permanente.
Programas internacionais como o “Flebitis Zero” – Projeto Nacional Multicêntrico Flebite Zero, aplicados em hospitais espanhóis, demonstraram redução significativa de casos após a implementação de bundles de boas práticas.
O estudo Clinical-epidemiological predictors of phlebitis associated with peripheral intravenous catheters in Spanish hospitals (BMJ Open, 2023) confirmou a eficácia desses protocolos.
O conceito de bundle é amplamente difundido pelo Institute for Healthcare Improvement (IHI), que reforça a importância de ações padronizadas para a prevenção de eventos adversos.
O papel da indústria: como a Oleak contribui
Um programa de prevenção de danos aos pacientes depende de insumos e soluções que reduzam a carga microbiana ambiental e reforcem a segurança do cuidado.
De acordo com Regiane Gonzalez, enfermeira e gerente comercial da Oleak, “a empresa oferece soluções de desinfecção de alto desempenho — como o Optigerm pronto-uso — que garantem a descontaminação rápida de superfícies fixas e artigos não críticos, diminuindo potenciais fontes de contaminação no entorno do paciente.
Além disso, a Oleak promove consultorias técnicas, treinamentos e adequação de protocolos voltados à prevenção de infecções relacionadas à assistência.”
Essas iniciativas complementam o trabalho da equipe multiprofissional, integrando tecnologia, ciência e educação para resultados sustentáveis.
Evidências recentes
Revisões sistemáticas e estudos nacionais e internacionais reforçam que a flebite é altamente prevalente e prevenível.
A revisão integrativa Fatores de risco para o desenvolvimento da flebite (SciELO, 2017) observou incidência entre 3% e 59,1%, associando o evento a variáveis como tempo de permanência do cateter, local de punção, tempo de internação, antibióticos utilizados e inserção de emergência.
As evidências indicam que o investimento em treinamento, auditoria e padronização de insumos reduz significativamente a incidência de flebite e melhora os indicadores de segurança do paciente.
Nesse contexto, os times especializados em terapia intravenosa e cateteres têm se mostrado fundamentais — uma tendência reforçada por programas de acreditação hospitalar internacionais, como Joint Commission International (JCI) e Qmentum International, além das Diretrizes de Segurança do Paciente do Ministério da Saúde.
Essas equipes multidisciplinares, compostas por enfermeiros especialistas, atuam na inserção, manutenção, vigilância e capacitação contínua, garantindo o uso racional dos dispositivos e a prevenção de eventos adversos.
Como reforça Regiane Gonzalez, da Oleak, “a soma entre tecnologia, treinamento e protocolos transforma o cuidado em um processo mais seguro, eficiente e humano”.
Conclusão: cuidar do detalhe para proteger o paciente
A flebite é um evento adverso recorrente, porém altamente evitável.
A combinação de técnica adequada, vigilância contínua e uso de produtos de apoio seguros é o caminho mais eficaz para proteger o paciente e otimizar recursos hospitalares.
Como destaca Regiane Gonzalez, “prevenção é a soma da atenção técnica com um ambiente seguro” — um lembrete essencial para equipes e gestores comprometidos com a qualidade assistencial e a segurança do paciente.
Referências (ABNT)
AGÊNCIA NACIONAL DE VIGILÂNCIA SANITÁRIA (ANVISA). Medidas de Prevenção de Infecção Relacionada à Assistência à Saúde. Brasília: ANVISA, 2017. Disponível em: https://www.gov.br/anvisa. Acesso em: 30 out. 2025.
INTERNATIONAL INFUSION NURSES SOCIETY (INS). Infusion Therapy Standards of Practice. Journal of Infusion Nursing, v. 44, n. 1S, p. S1–S224, 2021.
MARTINS, F. T.; LIMA, M. S.; CARVALHO, E. M. Fatores de risco para o desenvolvimento da flebite: revisão integrativa da literatura. Revista Brasileira de Enfermagem, SciELO Brasil, v. 70, n. 3, p. 662–669, 2017. DOI: 10.1590/0034-7167-2016-0561.
SOUZA, L. M.; et al. Incidência de flebite em pacientes hospitalizados: um estudo de coorte prospectivo. Revista Brasileira de Enfermagem, Brasília, v. 72, n. 2, p. 365–372, 2019.
GARCÍA, R. M. et al. Clinical-epidemiological predictors of phlebitis associated with peripheral intravenous catheters in Spanish hospitals: results of a national cohort study. BMJ Open, Londres, v. 13, n. 1, e071245, 2023. DOI: 10.1136/bmjopen-2022-071245.
INSTITUTE FOR HEALTHCARE IMPROVEMENT (IHI). What is a bundle? Disponível em: https://www.ihi.org/pt-br/library/blog/what-bundle. Acesso em: 30 out. 2025.
ORGANIZAÇÃO MUNDIAL DA SAÚDE (OMS). Global Guidelines for the Prevention of Infections in Hospitals. Genebra: WHO, 2018. Disponível em: https://www.who.int/publications/i/item/9789241550472. Acesso em: 30 out. 2025.
SOCIEDAD ESPAÑOLA DE INFUSIÓN Y ACCESO VASCULAR (SEINAV); ASSOCIAÇÃO DE EQUIPES DE TERAPIA INTRAVENOSA (ETI). Proyecto Nacional Multicéntrico Flebite Zero. Disponível em: https://seinav.org/flebitis-zero/. Acesso em: 30 out. 2025.




